
|
Canales: Apuntes | Anatomia Online | Biblioteca Virtual | Casos Clínicos | Nota Legal | Links | E-Mail | Inicio |
I. Introducción..............................................................
02
II.
Desarrollo.................................................................
03
1.
Generalidades..........................................................
03
2. Etiología y epidemiología......................................... 03
3. Anatomía
patológica................................................
03
4. Síntomas y signos....................................................
04
5.
Patogenia..................................................................
05
6. Diagnóstico...............................................................
06
7. Diagnóstico
diferencial............................................
07
8. Pronóstico................................................................
08
9.
Tratamiento..............................................................
09
10. Conclusión............................................................
15
11.
Bibliografia............................................................
16
La Colitis ulcerosa es uno de los problemas de salud
de importancia en el mundo, con millones de enfermos en el planeta.
Poseímos
el objetivo fundamental de perfeccionar y o reciclar los conocimientos de los
estudiantes y médicos generales a respecto del tema tratado. Por lo que
dispusimos este texto de forma sistemática siendo así su lectura más
provechosa.
Como punto de partida buscamos
lo más actual en bibliografía, a partir de la cual se desarrollo un texto
conciso y actualizado.
Enfermedad
inflamatoria y ulcerosa, crónica e inespecífica, que se origina en la mucosa
del colon y se caracteriza, la mayoría de las veces, por una diarrea
sanguinolenta.
El término
"colitis" debe aplicarse sólo a la enfermedad inflamatoria del colon
(p. ej., colitis ulcerosa, granulomatosa, isquémica o por radiación; disentería
bacilar o amebiana). La colitis "espástica" o "mucosa" es
una denominación errónea aplicada a menudo a un trastorno funcional que se
describe más adecuadamente con el término "intestino irritable".
Las consideraciones mencionadas para la enteritis regional son igualmente válidas para la colitis ulcerosa, con excepción de que los indicios de una etiología microbiana específica son aún menos convincentes y de que la tendencia a la agrupación familiar es ligeramente menos pronunciada. Al igual que la enfermedad de Crohn, la colitis ulcerosa puede afectar a pacientes de cualquier edad, pero la curva de edades de inicio muestra una distribución bimodal con un máximo principal a los 15-30 años y un segundo máximo menor a los 50-70 años, que puede incluir algunos casos de colitis isquémica.
La enfermedad se inicia en
general en el área rectosigmoidea y puede extenderse en dirección proximal,
afectando con el tiempo todo el colon, o implicar simultáneamente todo el
intestino grueso. La proctitis ulcerosa,
una forma muy frecuente y más benigna, aunque a menudo refractaria, de la
enfermedad, suele mantenerse localizada en el recto, si bien también puede
sufrir una diseminación proximal posterior en alrededor del 10 % de los casos.
La alteración anatomopatológica
se inicia con una degeneración de las fibras de reticulina situadas por debajo
del epitelio mucoso, con oclusión de los capilares subepiteliales e infiltración
progresiva de la lámina propia por células plasmáticas, eosinófilos,
linfocitos, mastocitos y leucocitos polimorfonucleares. Finalmente aparecen
abscesos de las criptas, necrosis epitelial y ulceración de la mucosa.
Las manifestaciones habituales
consisten en episodios de diarrea sanguinolenta de intensidad y duración
variables, interrumpidos por intervalos asintomáticos. El episodio puede ser
agudo y fulminante, con una diarrea súbita y violenta, fiebre alta, signos de
peritonitis y profunda toxemia. Con mayor frecuencia la crisis se inicia de
forma insidiosa, con un aumento en la urgencia de defecación, espasmos leves en
la mitad inferior del abdomen y aparición de sangre y moco en las heces.
Cuando el proceso ulceroso está
limitado al área rectosigmoidea, las deposiciones pueden ser normales o duras y
secas, pero hay una secreción rectal de moco con hematíes y leucocitos que
acompaña a las deposiciones o se produce entre ellas. Los síntomas sistémicos
son leves o inexistentes. Si el proceso se extiende en dirección proximal, las
deposiciones tienden a ser más blandas y el paciente puede tener 10-20
movimientos intestinales diarios, a menudo con dolores intensos y un molesto
tenesmo rectal, que persiste durante la noche. Las deposiciones pueden ser
acuosas y contener pus, sangre y moco; con frecuencia consisten únicamente en
sangre y pus. Puede haber malestar, fiebre, anemia, anorexia, pérdida de peso,
leucocitosis, hipoalbuminemia y aumento de la VSG cuando hay una colitis
extensa.
La hemorragia
es la complicación local más frecuente. En la colitis tóxica, complicación local particularmente grave, la
extensión transmural del proceso ulceroso produce un íleo localizado y
peritonitis. A medida que la colitis tóxica progresa, el colon pierde su tono
muscular y, en un plazo de días o incluso horas, empieza a dilatarse. Las
radiografías simples de abdomen muestran acumulación de gas intraluminal en un
segmento de colon largo, continuo y paralizado, consecutivo a la pérdida del
tono muscular. Cuando el diámetro del colon transverso supera los 6 cm se dice
que hay un megacolon tóxico (o
dilatación tóxica). El paciente, en estado grave, tiene fiebre de 40 °C,
leucocitosis, dolor abdominal y dolor a la descompresión. Debe aplicarse un tratamiento en las fases iniciales antes de que se
haya producido un megacolon plenamente desarrollado, pues, de lo contrario,
pueden presentarse complicaciones peligrosas, como perforación, peritonitis
generalizada y septicemia. El índice de mortalidad puede ser < 4 % con un
tratamiento inmediato y eficaz, pero puede superar el 40 % si se produce una
perforación.
Las complicaciones
perirrectales importantes que se observan en la colitis granulomatosa (p. ej., fístulas
y abscesos importantes) no se producen
en la colitis ulcerosa.
El riesgo de cáncer de colon está aumentado en los pacientes con colitis
ulcerosa extensa de larga duración; en estos pacientes está indicada una
vigilancia de los signos de alarma iniciales del carcinoma (v. Pronóstico, más
adelante).
Las complicaciones extracólicas son artritis periférica, espondilitis
anquilosante, sacroileítis, uveítis anterior, eritema nudoso, pioderma
gangrenoso, episcleritis y, en los niños, grave retraso en el crecimiento y el
desarrollo. La artritis periférica, la episcleritis y las complicaciones cutáneas
tienden a fluctuar a menudo junto con la colitis, mientras que la espondilitis,
la sacroileítis y la uveítis siguen generalmente un curso independiente del de
la enfermedad intestinal. La mayoría de los pacientes con colitis que presentan
afectación vertebral o sacroilíaca tienen también signos de uveítis, y
viceversa. De hecho, estos trastornos pueden preceder a la colitis en muchos años
e incluso aparecer sin una enfermedad intestinal coexistente en familiares de
pacientes con colitis. Además, tanto la espondilitis anquilosante como la uveítis,
se acompañen o no de colitis, presentan una asociación muy estrecha con el antígeno
HLA-B27. Estas observaciones sugieren la existencia de un solapamiento genético
entre la colitis, la espondilitis, la uveítis y el genotipo B27.
Aunque son frecuentes pequeñas
alteraciones de las pruebas de la función hepática, sólo se comprueban
hepatopatías clínicamente evidentes en el 1-3 % de los pacientes. La
enfermedad hepática puede manifestarse en forma de hígado graso o, de modo más
grave, por hepatitis crónica activa, colangitis esclerosante primaria o
cirrosis. La colangitis esclerosante
primaria es una complicación detectada con frecuencia creciente, en
particular en los pacientes en los que la colitis se inició a una edad
temprana. Puede preceder a la colitis sintomática en muchos años y se
diagnostica de manera más fiable con la colangiografía retrógrada endoscópica
que con la biopsia hepática. Algunos investigadores creen que en todos los
pacientes con colitis ulcerosa pueden encontrarse signos de colangitis
esclerosante primaria subclínica si éstos se buscan en forma sistemática. Una
posible complicación tardía de este trastorno asociado a la colitis es el cáncer
de las vías biliares que puede aparecer hasta 20 años después de la
colectomía. Más del 50 % de los casos de colangitis esclerosante primaria y
colangiocarcinoma de los países occidentales se producen en pacientes con
colitis ulcerosa o colitis de Crohn.
La historia clínica y el
examen de las heces permiten llegar al diagnóstico de presunción de colitis
ulcerosa, que casi siempre debe confirmarse con una sigmoidoscopia,
que proporciona una indicación directa e inmediata de la actividad del proceso
patológico. En los casos iniciales, la mucosa es finamente granular y friable,
con pérdida del patrón vascular normal y, a menudo, con áreas irregulares de
hemorragia. Traumatismos mínimos producen hemorragias puntiformes múltiples.
La mucosa se convierte pronto en una superficie roja y esponjosa, cubierta de múltiples
puntos de pequeñas ulceraciones que rezuman sangre y pus. Al aumentar
progresivamente la afectación de la mucosa, el proceso inflamatorio y hemorrágico
se extiende a las capas musculares del intestino. La enfermedad grave se
caracteriza por grandes ulceraciones mucosas con abundante exudado purulento.
Existen islas de mucosa relativamente normal o inflamatoria hiperplásica (o
seudopólipos) que se proyectan por encima de las áreas de ulceración. Incluso
durante los intervalos asintomáticos, el aspecto sigmoidoscópico rara vez es
normal. Casi siempre persiste cierto grado de friabilidad o granularidad, hay
una pérdida del patrón vascular normal y la biopsia muestra signos de
inflamación crónica.
Las radiografías simples de abdomen son útiles a veces para establecer
la gravedad y la extensión proximal de la colitis, al poner de manifiesto pérdida
de las haustras, edema mucoso y ausencia de heces formadas en el intestino
afecto. El enema baritado o la
colonoscopia total no suelen ser necesarios antes del inicio del tratamiento y
pueden ser peligrosos en las fases activas por el riesgo de perforación. Sin
embargo, en algún momento de la evolución de la enfermedad crónica debe
efectuarse una evaluación de todo el colon para determinar la extensión de la
enfermedad. La colonoscopia total es el método más sensible y más ampliamente
utilizado, aunque el enema baritado también puede aportar información. La
exploración radiológica con contraste revela pérdida de las haustras, edema
mucoso, un dentado de pequeño tamaño o grandes ulceraciones en los casos
graves. En los casos de mayor duración se observa un colon rígido y acortado,
con una mucosa atrófica o seudopolipoide. La afectación perianal grave, la
preservación del recto, la ausencia de hemorragia y la afectación asimétrica
o segmentaria del colon indican una colitis granulomatosa más que ulcerosa.
La colonoscopia
con biopsia es imprescindible para
valorar la naturaleza de una estenosis. El aspecto endoscópico puede ayudar
también a diferenciar la colitis ulcerosa de la enfermedad de Crohn, pero las
biopsias rara vez son útiles para este fin, excepto que se observe un
granuloma.
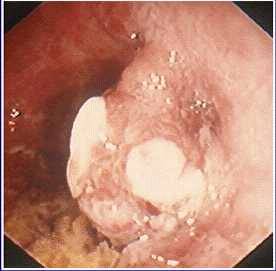 La endoscopia de una colitis ulcerosa evolucionada
muestra una mucosa atrófica con áreas cicatriciales, pseudopólipos y -en
ocasiones- puentes mucosos. Con este aspecto, resulta difícil la diferenciación
de lesiones sospechosas por que ningún carácter definido llega a sugerir
precozmente la neoplasia. Cierta dosis de intuición, suerte y tenacidad en la búsqueda
son elementos necesarios en la detección de focos de displasia. Debemos
recordar que este carcinoma tiene características especiales : suele ser multicéntrico
y puede presentar un aspecto tanto elevado como infiltrante, lo que hace difícil
el diagnóstico. El despistaje de esta complicación exige seguimientos
prolongados, frecuentemente en pacientes sin brotes de actividad durante años.
La endoscopia de una colitis ulcerosa evolucionada
muestra una mucosa atrófica con áreas cicatriciales, pseudopólipos y -en
ocasiones- puentes mucosos. Con este aspecto, resulta difícil la diferenciación
de lesiones sospechosas por que ningún carácter definido llega a sugerir
precozmente la neoplasia. Cierta dosis de intuición, suerte y tenacidad en la búsqueda
son elementos necesarios en la detección de focos de displasia. Debemos
recordar que este carcinoma tiene características especiales : suele ser multicéntrico
y puede presentar un aspecto tanto elevado como infiltrante, lo que hace difícil
el diagnóstico. El despistaje de esta complicación exige seguimientos
prolongados, frecuentemente en pacientes sin brotes de actividad durante años.
Nunca
se destacará lo suficiente la importancia de descartar una causa infecciosa en
una colitis aguda antes de iniciar un tratamiento, en particular durante el 1er episodio.
Deben obtenerse cultivos de heces para Salmonella,
Shigella y Campylobacter. Hay que
descartar la presencia de Entamoeba
histolytica mediante el examen de muestras de heces en fresco o de un
exudado cólico aspirado al realizar la sigmoidoscopia. Cuando los antecedentes
epidemiológicos o de viajes hagan sospechar una infección parasitaria, deben
obtenerse biopsias rectales y títulos serológicos para la amebiasis. Si hay
antecedentes de uso de antibióticos, habrá que analizar en las heces la
presencia de toxina de Clostridium
difficile. Se debe descartar, sobre todo en el varón homosexual, la
proctitis infecciosa específica (p. ej., gonorrea, herpes, clamidia) y obtener
antecedentes sexuales detallados en todos los pacientes. Las mujeres que toman píldoras
anticonceptivas pueden presentar una colitis inducida por dichos fármacos; por
lo general se resuelve espontáneamente al suspender el tratamiento hormonal. En
el paciente anciano, en especial si existen antecedentes de cardiopatía
aterosclerótica, debe pensarse en una colitis isquémica, ya que ésta puede
ser la causa más frecuente de colitis en este grupo de edad. El hallazgo radiológico
de "huellas digitales" y la distribución segmentaria sugieren aún más
este diagnóstico. El cáncer de colon rara vez produce fiebre o secreciones
rectales purulentas, pero de todos modos debe excluirse como causa de una
diarrea sanguinolenta.
Un episodio inicial rápidamente
progresivo puede ser fulminante en alrededor del 10 % de los pacientes, con
complicaciones de hemorragia masiva, perforación o sepsis y toxemia. En otro 10
% de los pacientes puede haber una recuperación completa después de un único
episodio. Sin embargo, en estos casos siempre existe la posibilidad de un germen
patógeno específico no detectado. La enfermedad es en general crónica, con
exacerbaciones y remisiones repetidas.
La incidencia del cáncer de
colon aumenta cuando está afectado todo el colon y la enfermedad dura más de
10 años, cualquiera que sea su actividad. Después de 10 años, el riesgo de cáncer
en la colitis ulcerosa generalizada parece ser de alrededor del 0,5-1 %/año en
los pacientes pertenecientes a la población de riesgo. Si bien la incidencia de
cáncer es máxima en los casos de colitis universal, el riesgo aumenta
significativamente con la extensión de la colitis por encima del colon
sigmoide, aunque no afecte la totalidad del colon.
Es probable que no exista un
riesgo de cáncer específicamente superior en los pacientes con colitis de
inicio en la infancia, aunque la duración de su enfermedad sea más larga. Además,
recientes estudios demuestran una supervivencia a largo plazo del 50 % después
del diagnóstico de cáncer relacionado con una colitis, cifra ésta que no es
peor que la del cáncer colorrectal en la población general (sin colitis). Se
aconseja una vigilancia colonoscópica regular, preferiblemente durante los períodos
de remisión, en los pacientes cuya duración y extensión de la enfermedad
entrañan un riesgo elevado de carcinoma de colon. Hay que efectuar biopsias
endoscópicas de todo el colon, que deben ser revisadas por un anatomopatólogo
experimentado. El hallazgo de una displasia mucosa de alto grado, o incluso de
bajo grado, en presencia de una lesión o masa macroscópica constituye una
clara indicación para la colectomía, puesto que la probabilidad de un
carcinoma colorrectal concomitante o inminente se sitúa entre el 30 y el 80 %.
En estos casos es importante una confirmación de la interpretación
anatomopatológica, en especial para diferenciar una displasia neoplásica bien
definida de una atipia reactiva o degenerativa secundaria a la inflamación. Los
seudopólipos carecen de trascendencia pronóstica, pero puede ser difícil
diferenciarlos de los pólipos neoplásicos, por lo que cualquier pólipo que
parezca sospechoso debe ser objeto de biopsia por extirpación.
En casi 1/3 del total de
pacientes con colitis ulcerosa extensa es necesaria en última instancia una
intervención quirúrgica. Cuando se practica a tiempo, la proctocolectomía
total es curativa: restablece una esperanza de vida y una calidad de vida
normales.
Los pacientes con una
proctitis ulcerosa localizada tienen el mejor pronóstico. Las manifestaciones
sistémicas graves, las complicaciones tóxicas y la degeneración maligna son
poco probables, y la extensión de la enfermedad sólo se produce en el 10 % de
los casos. Rara vez es necesaria una intervención quirúrgica, y la esperanza
de vida es normal. Sin embargo, los síntomas pueden resultar excepcionalmente
persistentes y refractarios al tratamiento. Además, puesto que una colitis
ulcerosa extensa puede iniciarse en el recto y extenderse luego en dirección
proximal, un caso no debe clasificarse definitivamente como proctitis limitada
mientras no se ha mantenido localizado durante al menos 6 meses. La enfermedad
localizada que luego se extiende resulta a menudo más grave y más rebelde al
tratamiento.
Evitar las frutas y verduras
crudas para limitar el traumatismo mecánico en la mucosa del colon inflamada
puede producir una mejoría sintomática. La dieta sin leche puede reducir los síntomas
en algunos pacientes, pero no es necesario mantener dicha restricción si no se
comprueba beneficio alguno. Para la diarrea leve están indicados los anticolinérgicos
o dosis bajas de difenoxilato, 2,5 mg p.o. 2-3/d. En la diarrea más intensa
pueden ser necesarias dosis superiores de difenoxilato (5 mg p.o. 3-4/d),
tintura de opio desodorizada, 0,5-0,75 mL (10-15 gotas) c 4-6 h, loperamida, 2
mg después de cada deposición diarreica, o codeína, 15-30 mg c 4-6 h. Todos
estos fármacos antidiarreicos deben utilizarse con gran precaución en los
casos más graves, para no desencadenar una dilatación tóxica.
En la enfermedad leve o moderada, cuando la colitis no se extiende en
sentido proximal más allá del ángulo esplénico, a veces puede lograrse una
remisión con la instilación de hidrocortisona mediante enema en vez del
tratamiento con corticoides p.o. Inicialmente se administran por vía rectal 100
mg de hidrocortisona en 60 mL de suero salino isotónico y metilcelulosa 1-2/d.
La solución debe mantenerse en el intestino el mayor tiempo posible; la
instilación por la noche, con la cadera del paciente elevada, puede prolongar
la retención y ampliar su distribución. El tratamiento, si es eficaz, debe
mantenerse diariamente durante 1 sem, luego en días alternos durante 1-2 sem y,
por último, suspenderse de modo gradual a lo largo de 1-2 sem. Dado que pueden
producirse los mismos efectos secundarios sistémicos que con los corticoides
p.o., se están estudiando enemas con preparados de análogos de los corticoides
con menor actividad sistémica. También puede administrarse 5-ASA tópico
(mesalamina) en forma de enema, que ha demostrado ser muy beneficioso en múltiples
casos de proctosigmoiditis y colitis izquierda refractarias. La dosis estándar
de 5-ASA es de 4 g en 60 o 100 mL de solución administrada por la noche, aunque
estudios más recientes sugieren que 1 g puede ser igualmente eficaz. Los
supositorios de 1 g de 5-ASA son también eficaces en particular en el
tratamiento de la proctitis o incluso la proctosigmoiditis, y los pacientes los
prefieren. Una vez establecida una remisión clínica y endoscópica con uno de
estos preparados (por lo general en unas pocas semanas), puede reducirse la
frecuencia de administración, aunque a menudo es necesaria alguna pauta de
mantenimiento a largo plazo (tópica y/u oral) para prevenir las recidivas.
La enfermedad
leve o moderada más extensa, al igual que la enfermedad localizada, puede
responder a la sulfasalazina. Dado que la intolerancia digestiva es frecuente,
el fármaco debe administrarse con las comidas y, si es necesario, en preparados
con revestimiento entérico. La dosis inicial debe ser baja (p. ej., 0,5 g p.o.
2/d), aumentándola de manera gradual a lo largo de varios días hasta llegar a
3-6 g/d en dosis fraccionadas. Si se produce una erupción farmacológica, puede
efectuarse una desensibilización empezando con dosis pequeñas. Los efectos
secundarios más graves (p. ej., discrasias sanguíneas, anemia hemolítica,
exacerbación paradójica de la colitis y, excepcionalmente, hepatitis) pueden
impedir por completo el empleo de sulfasalazina. Se han desarrollado nuevos análogos
de este fármaco para administración p.o. con el fin de eliminar la porción de
sulfapiridina, que es responsable de la mayoría de los efectos secundarios
frecuentes, manteniendo sin embargo el aporte de 5-ASA a las áreas afectas del
intestino delgado y el colon. La olsalazina es un compuesto de 5-ASA que, al
igual que la sulfasalazina, depende de un enlace azo para impedir la absorción
proximal del 5-ASA y mantenerlo en la luz del intestino hasta que dicho enlace
es hidrolizado y se libera 5-ASA activo mediante la acción enzimática de la
flora bacteriana del íleon distal y el colon. Sin embargo, a diferencia de la
sulfasalazina, que une el 5-ASA a la sulfapiridina, la olsalazina es un dímero
de 5-ASA que une 2 moléculas de 5-ASA entre sí, de forma que la ruptura del
compuesto por parte de las bacterias origina el doble de cantidad de 5-ASA y
nada de sulfamida. Los ensayos clínicos han demostrado que la olsalazina es
eficaz no sólo para tratar la colitis leve o moderada sino también para
mantener su remisión.
Otras formas de 5-ASA son las
constituidas por el fármaco monómero mesalamina con varios controles de
liberación retardada: a) Una forma
monomérica de 5-ASA recubierta con un polímero acrílico cuya solubilidad en
función del pH retrasa la liberación del fármaco hasta su entrada en el íleon
distal o el colon. b) Un preparado de
mesalamina similar, con una cubierta acrílica dependiente del pH, que permite
la liberación del 5-ASA en una localización algo más proximal. c)
Un tipo distinto de formulación de mesalamina, en la que el 5-ASA está
encapsulado en microgránulos de etilcelulosa que inician una liberación
retardada del fármaco a una altura mucho más proximal del intestino delgado.
Se están llevando a cabo ensayos con estos preparados para determinar su
dosificación óptima y sus aplicaciones en el tratamiento tanto de la colitis
ulcerosa como de la enfermedad de Crohn. El tratamiento crónico con
sulfasalazina (1 g 2-3/d) ayuda a mantener las remisiones y reduce la frecuencia
de las recidivas.
La enfermedad
de gravedad moderada en pacientes ambulatorios requiere por lo común un
tratamiento sistémico con corticoides. Un tratamiento relativamente intenso con
prednisona p.o., en una dosis de 40-60 mg/d o en tomas fraccionadas, induce con
frecuencia una remi-sión extraordinaria. Después de 1-2 sem puede reducirse de
manera gradual la dosis diaria en 5-10 mg/sem. Puede añadirse sulfasalazina
(2-4 g/d en dosis fraccionadas) cuando la colitis está controlada con
prednisona, a un nivel de unos 20 mg/d; entonces es posible a veces una reducción
muy gradual y, finalmente, la suspensión de los corticoides.
En los pacientes con una pérdida
hemática crónica por las heces puede ser necesaria la administración de Fe
para prevenir la anemia. Si el Fe p.o. no es bien tolerado, puede requerirse el
empleo de la vía parenteral.
La enfermedad
grave, que se manifiesta por más de 10 deposiciones sanguinolentas diarias,
taquicardia, fiebre elevada o dolor abdominal intenso, requiere hospitalización.
Si el paciente ha estado recibiendo ya tratamiento con corticoides durante ³ 30
d, en el momento del ingreso se administrarán 300 mg/d de hidrocortisona
mediante goteo i.v. continuo. En los pacientes que no han recibido corticoides,
la ACTH, a dosis de 75-120 U/d por vía i.v. mediante goteo continuo, puede
constituir el tratamiento inicial más eficaz, a pesar de que se han descrito
hemorragias suprarrenales como complicación infrecuente. En cualquier caso, el
tratamiento se administra
durante 7-10 d, controlando la respuesta mediante un registro de la naturaleza y
la frecuencia de las deposiciones. Se debe obtener una radiografia de abdomen
inicial para valorar la extencion y la gravedad de la afectación del colon y
observar rigurosamente al paciente por la posibilidad de que se produzca un
megacolon tóxico.
A menos que la deshidratación
consecutiva a las pérdidas diarreicas sea inminente, en general no se aconseja
administrar hidrocortisona o ACTH en una solución i.v. de NaCl al 0,9 %, puesto
que entonces el edema es una complicación frecuente. La adición de KCl, 20-40
mEq/L, a los líquidos i.v. ayuda a prevenir por lo común la hipopotasemia. Los
pacientes con hemorragias rectales intensas necesitan a menudo transfusiones de
sangre para corregir la anemia. A veces se utiliza hiperalimentación parenteral
para el apoyo nutricional, pero carece en absoluto de utilidad como tratamiento
primario y no debe permitirse que retarde un tratamiento quirúrgico definitivo
(v. más adelante).
Una vez lograda la remisión,
con el tratamiento parenteral durante 7-10 d, éste puede sustituirse por
prednisona p.o., 60 mg/d. El paciente que se mantiene bien con la pauta oral
durante 3-4 d puede ser dado de alta del hospital y reducir gradualmente la
dosis de corticoides de forma ambulatoria bajo una estrecha supervisión médica.
Se han utilizado azatioprina,
6-mercaptopurina y ciclosporina en el tratamiento de la colitis ulcerosa, pero
no se ha establecido claramente su relación riesgo/beneficio a largo plazo.
La colitis
tóxica es una urgencia grave. Tan
pronto como se detecten signos de colitis tóxica o de megacolon tóxico
inminente deben instaurarse de inmediato las siguientes medidas: (1) suspender
toda medicación antidiarreica; (2) no administrar nada por la boca y colocar
una sonda intestinal larga con aspiración intermitente; (3) efectuar un
tratamiento agresivo con líquidos y electrólitos i.v., con el empleo de NaCl
al 0,9 %, KCl, albúmina y sangre según las necesidades; (4) administrar ACTH,
a dosis de 120 U/d, o hidrocortisona, 300 mg/d, mediante goteo i.v. continuo, y
(5) administrar antibióticos (p. ej., ampicilina, 2 g i.v. c 4-6 h, o
cefazolina, 1 g i.v. c 4-6 h).
Indicando al paciente que se
gire en la cama pasando
del decúbito supino al
prono c 2-3 h se puede facilitar la redistribución del gas del colon y prevenir
la distención progresiva. En algunos casos puede ser útil tambiém la colocación
de una sonda rectal blanda, pero ello debe hacerse con extrema precaución para
evitar la perforación intestinal.
Hay que vigilar rigurosamente
la posible aparición de signos de peritonitis progresiva o perforación. Es
importante la percusión sobre el área hepática, puesto que la pérdida de la
matidez hepática puede ser el primer signo clínico de una perforación libre,
en especial cuando los signos peritoneales están suprimidos por la dosis masiva
de corticoides. Deben obtenerse radiografías de abdomen al menos 1/d para
seguir la evolución de la distensión cólica y detectar la posible presencia
de aire libre. Si las medidas médicas intensivas no producen una mejoría clara
en 24-48 h, es necesaria una intervención quirúrgica inmediata pues, de lo
contrario, el paciente puede morir por una perforación y la correspondiente
sepsis.
Cirugía. La colectomía de urgencia está indicada en la
hemorragia masiva, la colitis tóxica fulminante y la perforación. La colectomía
subtotal con ileostomía y fístula mucosa rectosigmoidea suele ser la
intervención de elección, puesto que la proctocolectomía total con resección
abdominoperitoneal supera lo que la mayoría de los pacientes en estado crítico
pueden tolerar.
El muñón rectosigmoideo
puede resecarse más adelante o bien puede procederse a la exéresis de su
mucosa y anastomosis ileorrectal mediante técnica pull
through con o sin reservorio intestinal intrapélvico. En cualquier caso, no
debe permitirse que se mantenga de forma indefinida el muñón rectal intacto
dado el riesgo de activación de la enfermedad o degeneración maligna en una
fecha posterior.
La cirugía electiva está
indicada para las displasias mucosas de alto grado o la sospecha clínica de
carcinoma, para todas las estenosis sintomáticas, para el retraso del
crecimiento en los niños o, más a menudo, en los casos de enfermedad crónica
rebelde al tratamiento que conducen a invalidez o dependencia de dosis altas de
corticoides. En casos poco frecuentes, las manifestaciones extraintestinales
graves dependientes de la colitis (p. ej., pioderma gangrenoso) pueden
constituir también una indicación para la intervención quirúrgica.
La proctocolectomía total
cura de forma permanente la colitis ulcerosa crónica. La ileostomía permanente
ha sido la contrapartida tradicional de esta curación, aunque habitualmente se
opta por diversas intervenciones alternativas (p. ej., la ileostomía continente
o, sobre todo, técnicas de reversión endorrectal) en el intento de evitar la
necesidad de una bolsa externa. Los detalles estéticos de la cirugía son menos
esenciales que la naturaleza curativa de la colectomía en una enfermedad tan
grave como la colitis ulcerosa. De todos modos, se debe tener en cuenta la carga
física y emocional que impone cualquier forma de resección del colon y hay que
proporcionar al paciente todas las instrucciones logísticas y el apoyo psicológico
necesario antes de la cirugía y después de ella.
10. Conclusion
Aunque son enfermedades crónicas, la enfermedad de Crohn y la colitis ulcerativa no son consideradas enfermedades fatales. Casi todas las personas que padecen de estas enfermedades continúan una vida útil y productiva, aunque pueden tener que ser hospitalizados de tiempo en tiempo, y pueden necesitar tomar medicación. Entre una y otra exacerbación de la enfermedad, la majoría se sienten bien y están relativamente libres de síntomas.
Aunque presentemente no hay cura médíca para éstas enfermedades, las investigaciones y los programas educativos han mejorado la salud y la calidad de vida de las personas que tienen enfermedades inflamatorias de los intestinos. A través de los esfuerzos contínuos de investigación se han hecho grandes avances de conocimiento y han aumentado las probabilidades de que se descubra la curación.
11. Bibliografia
1.
C. Rozman, Medicina Inerna, editora Harcourt Brace, barcelona 1997
2.
Arthur C. Guyton, tratado de Fisiologia Médica 8ª. Edicción, Ed.
Interamericana Mc Graw-Hill 1990.
3.
Manual 12 de octubre, ed. MSD, Madri 1998.
Hosted by
